BV Nhi Trung ương cho biết vừa tiếp nhận một bệnh nhi người Lào bị thoát vị vùng rốn bẩm sinh. Bệnh nhi này đã chung sống với khối thoát vị khổng lồ được 5 năm.
Bệnh nhi 5 năm sống với khối thoát vị khổng lồ
Bệnh nhi là cháu Choyang, ở huyện Xiengkhuang (Lào). Người nhà cho biết, cháu Choyang sinh ra đã có khối thoát vị khổng lồ bẩm sinh ở vùng rốn và được điều trị tại bệnh viện huyện bằng thuốc, không mổ. Sau đó, khối thoát vị tự khỏi và có da mọc trùm lên toàn bộ khối thoát vị. Hoàn cảnh gia đình rất khó khăn, lại sống ở tỉnh xa thủ đô Viêng chăn, nên gia đình cũng không có điều kiện chữa trị cho cháu. Cứ thế, Choyang được chăm sóc tại nhà cho đến lúc 5 tuổi.
Trong một buổi công tác tình cờ, các bác sĩ BV Trung ương Lào đã phát hiện ra và đưa cháu về Viêng Chăn điều trị. Tuy nhiên, các bác sĩ Lào xét thấy khối thoát vị ở bụng quá lớn, không thể phẫu thuật cho bệnh nhi tại Lào được, nên quyết định đưa Choyang sang BV Nhi Trung ương – Việt Nam.
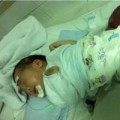
Cháu Choyang được đưa đến BV Nhi Trung ương vào ngày 1/7. Tại đây, sau khi thăm khám các bác sĩ chẩn đoán sơ bộ bị thoát vị vùng rốn khổng lồ bẩm sinh (tên tiếng Anh là Giant Omphalocele), đã được biểu bì hóa - tự mọc da từ lúc sau sinh. Khối thoát vị nằm ngoài ổ bụng dưới da bệnh nhân khá lớn, kích thước khoảng 15cm x15cm x 10cm, bên trong gồm có: gan, đại tràng và ruột non.
Bé Choyang người Lào được chuyển tới BV Nhi Trung ương (Việt Nam) khối thoát vị khổng lồ (Ảnh bệnh viện)
TS Bùi Đức Hậu, Trưởng khoa Ngoại, BV Nhi Trung ương cho biết: “Trường hợp bệnh nhân Choyang có thể tích khối thoát vị quá lớn so với thể tích ổ bụng hiện tại (cơ thể trẻ nhỏ và ổ bụng rất bé, trẻ 5 tuổi, cân nặng 15kg nhưng khối thoát vị nằm ngoài ổ bụng lại khá lớn, kích thước lên tới 15 cmx15cmx10cm). Việc quan trọng bây giờ là làm sao để đưa được các tạng trở lại ổ bụng và phẫu thuật phục hồi thành bụng cho bệnh nhi. Tuy nhiên, nếu không PT thì thể tích khối thoát vị càng ngày càng to, ổ bụng càng nhỏ lại (do các tạng hàng ngày bị rơi tự do ngoài ổ bụng), làm cho trẻ hoạt động khó khăn hơn, ảnh hưởng tới sự phát triển của trẻ, đặc biệt có nguy cơ gây xoắn các tạng, nhất là gan”.
Do đó, các bác sĩ đang cân nhắc việc phẫu thuật nên thực hiện thế nào, một lần hay nhiều lần, để đưa các tạng trở lại ổ bụng với khối thoát vị lớn như vậy, nhằm tốt nhất cho sức khỏe bệnh nhân. Phẫu thuật một lần đóng thành bụng ngay cho bệnh nhân có thể gây tăng áp lực ổ bụng, gây chèn ép tuần hoàn, hô hấp, khiến bệnh nhân suy thở, dẫn đến tử vong. Phẫu thuật nhiều lần đóng dần thành bụng tạo sự thích nghi dần dần phải tiến hành trong thời gian dài và cũng có những bất lợi ảnh hưởng tới sức khỏe và cả về kinh tế cho bệnh nhân do phải mổ nhiều lần.
Sau khi hội chẩn chuyên môn toàn viện, các bác sĩ của BV Nhi Trung ương quyết định làm tăng dần thể tích ổ bụng tự nhiên, tạo sự thích nghi dần dần tới khi có thể sẽ tiến hành phẫu thuật đóng được thành bụng một lần bằng cách: tạo ra một dụng cụ giống như chiếc mũ bảo hiểm, đặt úp vào khối thoát vị cho bệnh nhân đeo và kéo dây ép dần mỗi ngày, đẩy ép các tạng từ từ trở lại ổ bụng, đến khi các tạng vào hết ổ bụng (khối thoát vị xẹp xuống) sẽ tiến hành phẫu thuật.
Bệnh được hình thành trong thời kỳ bào thai
TS Bùi Đức Hậu cho biết, theo thống kê của Mỹ, tỷ lệ gặp của thoát vị vùng rốn và thoát vị qua khe hở thành bụng là 1/2000 trẻ sinh. Tại Việt nam tỷ lệ sinh hiện nay xấp xỉ 19.58/1000/năm (1762200 trẻ được sinh ra/ năm, theo số liệu tổng điều tra dân số Việt nam 01/04/2009). Với tỷ lệ này, hàng năm ở nước ta ước tính số trẻ có nguy cơ mắc bệnh thoát vị vùng rốn và thoát vị qua khe hở thành bụng có thể lên tới 881trẻ/năm.
Tại BV Nhi Trung ương, mỗi năm bệnh viện tiếp nhận và điều trị cho khoảng trên 20 bệnh nhân mắc bệnh này, tỷ lệ thành công trên gần 95%.
Các bác sĩ BV Nhi Trung ương thiết kế chuyên dụng nhằm đẩy các tạng vào trong ổ bụng, trước khi phẫu thuật cho bệnh nhi
Theo TS Hậu, thoát vị vùng rốn bẩm sinh được hình thành ngay trong thời kỳ bào thai, do phôi thai loạn sản và sự phát triển không đầy đủ của lớp trung bì ở vùng rốn, gây hậu quả là sự mở rộng đường kính của vòng rốn, màng ối vẫn gắn liền với rìa của vòng rốn, tạo ra một khoang liên lạc giữa khoang trong ổ bụng và ngoài ổ bụng gây thoát vị liên tục của ruột.
Thoát vị qua vòng rốn còn gọi là thoát vi vùng rốn có màng bọc. Đường kính của vòng rốn rộng hẹp khác nhau, tùy theo đường kính này mà kích thước khối thoát vị to bé khác nhau. Các nội tạng bụng được chứa trong một túi mờ, trong đó bao gồm màng ối, chất thạch, và phúc mạc. Mạch rốn tỏa lên thành của túi. Trên 50% các trường hợp, gan, lá lách, và buồng trứng hoặc tinh hoàn đi kèm với ruột ngoài cơ thể.
Điều trị thoát vị vùng rốn phẫu thuật là phương pháp duy nhất, tiến hành ngay trong 6h đầu sau sinh là lý tưởng nhất. Tuy nhiên, chỉ định cho những trường hợp kích thước khối thoát vị không quá lớn (đường kính của vòng rốn rộng không quá 6cm) và khi đóng thành bụng không gây tăng áp lực ổ bụng (áp lực dạ dày) hoặc tăng áp lực đường thở trung bình.
Các trường hợp khối thoát vị lớn có tăng áp lực ổ bụng (áp lực dạ dày) hoặc tăng áp lực đường thở trung bình > 20cm H2O thì không nên phẫu thuật ngay mà điều trị bằng thuốc chống nhiễm khuẩn và chờ đợi cho quá trình biểu bì hóa hoàn thành, rồi tiến hành biện pháp đưa dần các tạng trở lại ổ bụng như cách làm với bệnh nhi người Lào, tuy nhiên phải tiến hành sớm ngay sau khi quá trình biểu bì hóa hoàn thành.
Các trường hợp khối thoát vị lớn nhưng màng bọc bị vỡ phải phẫu thuật ngay với mục đích che phủ khối thoát vị tránh nhiễm trùng bằng dùng vạt da xoay hay vật liệu chuyên dụng, tiếp sau cũng bằng phương pháp điều trị làm tăng thể tích ổ bụng từ từ.
TS Hậu cũng khuyến cáo, các bà mẹ trong giai đoạn mang thai nếu siêu âm phát hiện thấy em bé bị dị tật này nên chủ động đưa trẻ tới các trung tâm phẫu thuật nhi chuyên sâu sớm ngay sau khi sinh.