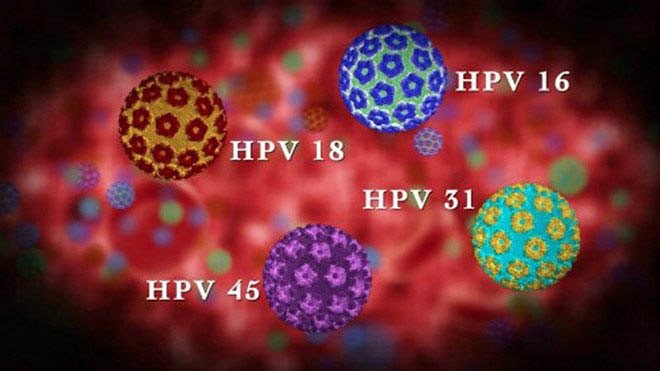
HPV (viết tắt của Human Papillomavirus) là loại virus gây u nhú ở người. Con đường lây truyền phổ biến nhất là qua đường tình dục.
Tổng quan
Vi rút u nhú ở người (HPV) là nguyên nhân gây ra một nhiễm trùng lây truyền qua đường tình dục phổ biến có cùng tên. Hầu hết những người hoạt động tình dục đều từng tiếp xúc với vi rút này vào một thời điểm nào đó.
Có hơn 100 chủng HPV tồn tại. Các chủng này được phân loại là HPV nguy cơ thấp và nguy cơ cao. Một số chủng có khả năng gây ra nhiều biến chứng hơn những chủng khác. Các loại nguy cơ thấp không gây ung thư cổ tử cung và có thể điều trị được; các loại nguy cơ cao có thể gây ra các tế bào bất thường hình thành trên cổ tử cung, có thể phát triển thành ung thư nếu không được điều trị.
Cách thức lây truyền HPV
Bất kỳ ai cũng có thể bị nhiễm HPV khi quan hệ tình dục qua đường miệng, âm đạo, hậu môn với người bị nhiễm bệnh. HPV có thể lây lan sang người khác ngay cả khi người bệnh không hề có dấu hiệu hay triệu chứng gì. HPV chủ yếu lây truyền qua đường tình dục do da tiếp xúc trực tiếp với da, niêm mạc miệng, hầu họng hoặc tiếp xúc với dương vật, tử cung, âm đạo, hậu môn của người bị nhiễm bệnh.
HPV cũng có thể lây nhiễm qua những vật dụng của người bị bệnh đã dùng như cắt móng tay, kim bấm sinh thiết, đồ lót... Dùng bao cao su có thể tránh lây nhiễm được nhiều bệnh, trong đó có HPV. Tuy nhiên cũng không phải an toàn tuyệt đối bởi những vùng tiếp xúc ngoài bao cao su vẫn có thể bị nhiễm bệnh.
HPV không lây nhiễm qua các con đường như: từ bồn cầu, ôm hay nắm tay, ăn chung hoặc dùng chung bát đũa, bơi chung hồ bơi hay bồn tắm với người mắc bệnh. HPV cũng không di truyền.
Mặc dù hầu hết trường hợp nhiễm HPV đều có thể tự khỏi và các tổn thương tiền ung thư cũng có thể tự khỏi, nhưng vẫn có nguy cơ đối với phụ nữ nhiễm HPV gây tổn thương mạn tính và tiền ung thư sẽ xâm lấn và phát triển thành ung thư cổ tử cung. Ở phụ nữ có hệ miễn dịch bình thường thì mất khoảng 15-20 năm để ung thư cổ tử cung phát triển. Nhưng ở những phụ nữ có hệ miễn dịch kém (chẳng hạn như những người nhiễm HIV) thì có nhiều khả năng nhiễm HPV dai dẳng và tiến triển nhanh thành ung thư, chỉ mất 5-10 năm phát triển ung thư cổ tử cung. Đồng thời các trường hợp này cũng dễ nhiễm các tác nhân lây truyền qua đường tình dục khác như virus gây mụn rộp, chlamydia và bệnh lậu...
HPV gây những bệnh gì?
Có khoảng 100 chủng HPV, trong đó có khoảng 40 type là nguyên nhân gây ra các bệnh ở cơ quan sinh dục con người. 15 type là được cho vào danh sách những loại virus gây ra nhiều bệnh nguy hiểm ở người.
Hai type HPV 16 và 18 được coi là virus nguy hiểm nhất vì chúng có thể nhiễm sâu vào tử cung của phụ nữ, sau đó phát triển làm thay đổi mô tử cung và gây ra bệnh ung thư cổ tử cung. Đây cũng là loại gây ra nhiều bệnh khác như ung thư âm đạo, ung thư hậu môn, ung thư dương vật,....
Hai type HPV 6 và 11 khi lây nhiễm 90% có thể gây ra mụn cóc (sùi mào gà) ở cơ quan sinh dục, đặc biệt là ở nam giới, bệnh phát triển khiến người bệnh khó chịu, xấu hổ và mất tự tin. Loại gây chứng mụn cóc ở tay và chân là HPV 2 và HPV 1.
Tuy nhiên, không phải lúc nào HPV cũng gây ra bệnh, thông thường đa số những người bị nhiễm HPV đều sẽ tự sạch nhiễm. Số còn lại sẽ tiến triển nhanh hơn thành bệnh khi có các tác nhân khác cùng lúc tác động như quan hệ tình dục quá sớm, có quá nhiều bạn tình.
Các ung thư liên quan đến HPV
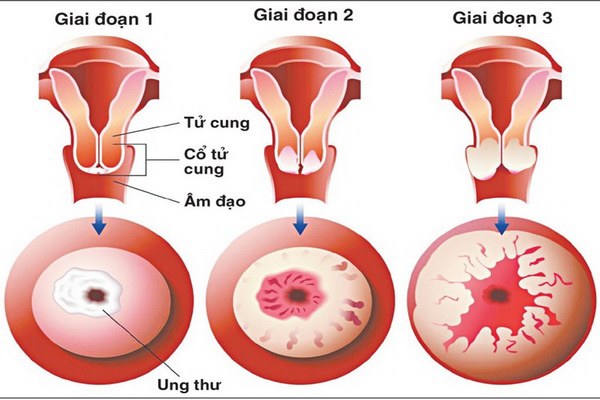
Các giai đoạn của ung thư cổ tử cung.
Trên toàn thế giới, gánh nặng của bệnh UT liên quan đến HPV là khá lớn. Ước tính khoảng 570.000 phụ nữ và 60.000 nam giới bị UT liên quan đến HPV mỗi năm. UTCTC là nguyên nhân hàng đầu gây tử vong liên quan đến UT ở phụ nữ tại các nước thu nhập thấp và trung bình, nơi các xét nghiệm sàng lọc và điều trị thay đổi tế bào CTC sớm không có sẵn.
Ung thư cổ tử cung: Hầu như tất cả các bệnh UTCTC là do HPV. 2 loại HPV 16 và 18 được coi là virus nguy hiểm nhất vì chúng có thể nhiễm sâu vào tử cung của phụ nữ, sau đó phát triển làm thay đổi mô tử cung và gây ra bệnh UTCTC.
UT vòm họng: Hầu hết các bệnh UT vòm họng (70%) ở Hoa Kỳ là do virus gây ra, và UT vòm họng hiện là loại UT phổ biến nhất liên quan đến HPV ở Hoa Kỳ.
UT hậu môn: Hơn 90% bệnh UT hậu môn là do HPV. Số ca mắc mới và tử vong do UT hậu môn đang gia tăng mỗi năm.
UT dương vật: Trên 60% ca bệnh UT dương vật là do HPV. Tìm hiểu về tầm quan trọng của việc điều trị được khuyến nghị đối với UT dương vật, một loại UT hiếm gặp.
UT âm đạo: Hầu hết các bệnh UT âm đạo (75%) là do HPV gây ra.
UT âm hộ: 70% bệnh UT âm hộ là do HPV.
Biểu hiện lâm sàng nhiễm HPV
Tình trạng nhiễm HPV khá phổ biến nhưng phần lớn chỉ thoáng qua, không có dấu hiệu rõ rệt. Một số ít có biểu hiện lâm sàng ở những mức độ khác nhau.
U nhú (u tế bào biểu mô lành tính hay còn gọi là mụn cóc) là biểu hiện lâm sàng nổi bật khi nhiễm HPV. U nhú xuất hiện ở nhiều tạng khác nhau do HPV có tính hướng tế bào biểu mô vảy. Mụn cóc đường sinh dục và mụn cóc ở da thường gặp hơn cả, do lây nhiễm HPV chủ yếu bởi tiếp xúc qua đường sinh dục và qua da. U nhú do các týp HPV đặc hiệu thuộc nhóm “nguy cơ thấp” gây ra: u nhú của da và bàn chân chủ yếu do HPV-1 đến HPV-4, mụn cóc sinh dục hay còn gọi là bệnh mào gà (condylomata acuminatum) chủ yếu do HPV-6 và HPV-11. U nhú thanh quản hay u nhú hầu - họng gặp ở trẻ sinh ra từ người mẹ nhiễm HPV đường sinh dục, truyền HPV cho con trong lúc sinh.
Các týp 16, 18, 30, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73 và 82 thuộc nhóm những HPV có “nguy cơ cao” sinh ung thư, truyền qua đường tình dục. Đa số các trường hợp (80%) nhiễm HPV chỉ là thoáng qua, không có triệu chứng và sẽ thải loại được virút. Số còn lại nhiễm HPV kéo dài trên 12 tháng mới có nguy cơ tiến triển từ từ thành các u tân sinh trong biểu mô (UTSTBM) của cổ tử cung, âm hộ, dương vật hay hậu môn mà thường là các tổn thương tiền ung thư, và cuối cùng là ung thư xâm lấn. Các tổn thương tiền ung thư của cổ tử cung (hay của âm vật, dương vật, hậu môn) thể hiện bằng các vết trắng mờ đục quan sát được sau khi bôi acid acetic tại chỗ. Ung thư xâm lấn cổ tử cung có thể xuất hiện sau nhiễm HPV 20 năm, do đó rất cần thiết phải tầm soát tình trạng nhiễm HPV và các tổn thương tiền ung thư định kỳ để phát hiện và xử trí sớm các tổn thương tiền ung thư, phòng ngừa diễn tiến đến ung thư.
Xét nghiệm chẩn đoán nhiễm HPV
Có thể chẩn đoán nhiễm HPV dựa trên các biểu hiện lâm sàng. Tuy nhiên, các xét nghiệm chẩn đoán nhiễm HPV vẫn rất cần thiết, giúp khẳng định tình trạng nhiễm HPV và nhận biết týp HPV gây nhiễm.
Khác với việc chẩn đoán nhiều loại virút gây bệnh khác, kỹ thuật nuôi cấy virút từ các mô bệnh và phát hiện kháng thể trong huyết thanh chưa được sử dụng đối với chẩn đoán nhiễm HPV.
Các xét nghiệm thường được sử dụng:
Xét nghiệm Papanicolaou (Pap) test phết mỏng cổ tử cung:
Phết tế bào cổ tử cung lên lam kính, nhuộm và soi dưới kính hiển vi. Nếu nhiễm HPV, sẽ thấy sự hiện diện của các tế bào rỗng (koilocyte), đây là những tế bào có nhân tăng sắc và cuộn lại, có quầng sáng quanh nhân do bào tương bị thoái hóa. Pap test giúp tầm soát nhiễm HPVđịnh kỳ hàng năm, nếu kết quả âm tính trong ba năm liên tiếp thì chỉ cần làm lại mỗi ba năm.Tuy nhiên, Pap test có độ nhạy không cao và hơn nữa test này không giúp phân biệt được các týp HPV.
Xét nghiệm sinh học phân tử:
Hiện nay, phương pháp sinh học phân tử phát hiện đoạn gen đặc hiệu của HPV (HPV-DNA) trong bệnh phẩm được coi là tiêu chuẩn vàng để chẩn đoán nhiễm HPV ở mọi giai đoạn bệnh do có độ nhạy và độ đặc hiệu cao hơn Pap test. Phương pháp sinh học phân tử còn cho phép định týp HPV, định nhóm HPV nguy cơ cao / thấp và định lượng HPV. Có thể sử dụng các phương pháp sau đây:
Phương pháp PCR (polymerase chain reaction) cho phép phát hiện HPV-DNA với độ nhạy và độ đặc hiệu rất cao và được sử dụng rộng rãi trong các phòng xét nghiệm sinh học phân tử. Về mặt lý thuyết, PCR có khả năng phát hiện một bản sao (copy) của trình tự đích trong bệnh phẩm.
Phương pháp Real-time PCR (PCR thời gian thực) là một công cụ chẩn đoán có độ nhạy, độ đặc hiệu và tính khả thi cao để phát hiện nhiễm HPV và định týp HPV. Phương pháp này được sử dụng với mục đích chính là chẩn đoán nhiễm HPV, có kết quả nhanh và không cho dương tính giả do ngoại nhiễm của phương pháp PCR. Với mục đích định týp HPV, phương pháp Real-time PCR chỉ xác định được một số ít týp HPV (4-5 týp thường gặp nhất) trong một xét nghiệm.
Phương pháp Reverse dot blots (lai phân tử) xác định được hàng chục týp HPV khác nhau trong cùng một phản ứng. Một người có thể nhiễm một hoặc đồng nhiễm nhiều týp HPV, được thể hiện khi đọc kết quả phản ứng trên mẫu bệnh phẩm.
Phương pháp Sequencing (giải trình tự) hiện vẫn chưa phải là một xét nghiệm HPV thường quy do giá thành xét nghiệm cao và nhất là không phát hiện được các trường hợp đồng nhiễm nhiều týp HPV trong cùng một phản ứng.
Các xét nghiệm nêu trên nhằm chẩn đoán tình trạng nhiễm HPV và xác định týp HPV gây nhiễm. Trên thực tế, không phải trường hợp nhiễm HPV nào cũng diễn tiến đến ung thư. Đối với ung thư cổ tử cung, một số “dấu ấn sinh học” (biomarker) đang được tích cực nghiên cứu để phát hiện sớm diễn tiến ung thư cổ tử cung do HPV; đáng chú ý trong số đó là: protein E6/E7 HPV “nguy cơ cao” từ virút, p16INK4A (protein “ngăn chặn khối u”) và Ki-67 (dấu ấn của sự tăng sinh tế bào) từ tế bào cổ tử cung.
Phòng tránh lây nhiễm HPV
Hiện tại chưa có xét nghiệm nào có thể giúp phát hiện ai đó có bị nhiễm HPV hay không. Cũng chưa có xét nghiệm nào được chấp nhận phát hiện HPV ở miệng và họng. Chỉ có các xét nghiệm giúp phát hiện HPV trong sàng lọc UTCTC. Các test này chỉ khuyến cáo sử dụng cho phụ nữ độ tuổi 30 trở lên, không khuyến cáo sử dụng cho nam giới, trẻ vị thành niên, hay phụ nữ dưới 30 tuổi.
Hầu hết các bệnh nhân bị nhiễm HPV không biết rằng liệu mình có bị nhiễm HPV không. Một số phát hiện bị nhiễm HPV khi xuất hiện các mụn cóc ở cơ quan sinh dục. Phụ nữ có thể phát hiện bị nhiễm HPV khi làm xét nghiệm PAP trong quá trình sàng lọc phát hiện UTCTC. Những người khác chỉ biết mình bị nhiễm HPV khi phát hiện các vấn đề sức khỏe nghiêm trọng do HPV như UT.
Vấn đề mà nhiều người quan tâm là làm gì để phòng tránh lây nhiễm HPV và các vấn đề sức khỏe liên quan đến virut này? Có một số các biện pháp có thể giúp hạn chế các nguy cơ này như:
Tiêm vắc-xin: Vắc-xin phòng HPV có hiệu quả phòng bệnh cao. Tiêm vắc-xin cho các đối tượng nam nữ trong nhóm tuổi khuyến cáo tiêm phòng giúp đề kháng với các bệnh gây ra bởi HPV.
Định kỳ sàng lọc phát hiện ung thư cổ tử cung: Định kỳ sàng lọc cho phụ nữ trong độ tuổi từ 21 - 65 có thể giúp phòng ngừa ung thư cổ tử cung.
Tình dục an toàn: Quan hệ chung thủy với một bạn tình, một vợ một chồng cũng giúp hạn chế nguy cơ lây lan HPV. Sử dụng bao cao su đúng cách khi quan hệ tình dục để tránh lây nhiễm HPV. Nhưng HPV có thể lây lan vào vùng cơ quan không được bao cao su che phủ, do đó bạn phải ý thức rằng bao cao su có thể không thể giúp bảo vệ bạn hoàn toàn khỏi HPV.