Ung thư dạ dày là một trong những bệnh ung thư thường gặp ở cả 2 giới. Ung thư dạ dày đứng thứ 3 trong các bệnh ung thư thường gặp. Bệnh hoàn toàn có thể phòng ngừa, nhận biết sớm và điều trị hiệu quả nếu phát hiện ở giai đoạn đầu.
Tổng quan
Ung thư dạ dày (UTDD) là hiện tượng các tế bào cấu trúc bình thường của dạ dày trở nên bất thường đột biến và tăng sinh một cách không kiểm soát, xâm lấn các mô ở gần (xâm lấn cục bộ) hay ở xa (di căn) qua hệ thống bạch huyết. UTDD nếu được phát hiện sớm thì việc điều trị sẽ trở nên dễ dàng hơn. Trong khi đó đa số người bệnh đến khám và điều trị căn bệnh này tại bệnh viện ở giai đoạn muộn, đã di căn, gây khó khăn trong việc điều trị và tốn kém về kinh phí.
Nguyên nhân
Căn nguyên bệnh sinh của bệnh UTDD cho đến nay vẫn chưa biết rõ, nhưng một số yếu tố nguy cơ gây UTDD là:
Yếu tố ngoại sinh
Helicobacter pylori (HP): Là yếu tố nguy cơ hàng đầu. Các nghiên cứu cho thấy 35-89% bệnh nhân ung thư biểu mô dạ dày (UTBMDD) có liên quan tới HP. Đặc biệt, HP type I nguy cơ gây UTBMDD hơn type khác 5-6 lần. Cơ chế bệnh sinh của HP gây UTDD hiện nay chưa hoàn toàn được biết rõ. Nhưng người ta thấy viêm dạ dày mạn tính do HP sẽ dẫn đến viêm teo niêm mạc dạ dày, dị sản ruột, loạn sản ở niêm mạc dạ dày và cuối cùng là UTBMDD. Những cộng đồng có tỷ lệ nhiễm HP cao thì tỉ lệ UTBMDD cũng cao, những người được điều trị diệt HP triệt để thì tỉ lệ UTBMDD giảm.
Tuy vậy, một tỷ lệ khá lớn bệnh nhân UTBMDD không có liên quan tới nhiễm HP. Một số nước như Ấn Độ, Nam Phi, tỉ lệ nhiễm HP rất cao song tỉ lệ UTDD lại rất thấp.
Thói quen ăn uống: Thực nghiệm cho thấy, các loại thực phẩm hoặc nước uống có chứa nhiều nitrat làm nguy cơ ung thư dạ dày tăng cao. Nguồn gốc các nitrat xâm nhập vào cơ thể chủ yếu từ các loại rau do bón nhiều nitơ, ngũ cốc mốc, thịt cá ướp muối, hun khói. Người ta thấy rằng, trong dạ dày các nitrat sẽ phản ứng với các amin cấp 2, cấp 3 tạo thành các nitrosamin. Nitrosamin khi được tạo thành sẽ alkyl hóa acid nhân ADN, ARN dẫn đến đột biến gen rồi gây ung thư.
Do mức sống: Nhóm người tầng lớp kinh tế xã hội thấp, tỷ lệ UTDD tăng cao.
Yếu tố nội sinh
Viêm teo niêm mạc dạ dày: Người viêm dạ dày thể teo (nhất là thể có loạn sản ruột) và viêm dạ dày mạn tính của bệnh thiếu máu Biermer (6 - 12% số bệnh nhân có các bệnh này bị UTDD).
Dị sản ruột ở niêm mạc dạ dày: Bệnh nhân có viêm dạ dày mạn, nhiều dị sản ruột có nguy cơ cao phát triển ung thư dạ dày hơn so với các bệnh nhân khác.
Loạn sản niêm mạc dạ dày: Được coi là tiền ung thư, loạn sản được chia thành 3 mức độ, loạn sản nặng độ 3 có thể coi như ung thư vì hầu hết số này chuyển thành ung thư. Những bệnh nhân có loạn sản dạ dày cần được theo dõi định kỳ bằng nội soi, sinh thiết và kiểm tra chặt chẽ mức độ loạn sản, từ đó có thể tiến hành điều trị sớm là cắt bỏ nếu cần thiết.
Sau cắt đoạn dạ dày: Do dịch mật trào ngược gây viêm teo niêm mạc dạ dày mạn hoặc do thiếu acid từ đó tiến triển thành UTDD.
Bệnh loét dạ dày: Tiến triển thành UTDD chỉ chiếm một tỉ lệ rất nhỏ. Người ta cho rằng, phần lớn UTDD đã có ngay từ lúc đầu mà không được phát hiện.
Polyp dạ dày: Đặc biệt là đa polyp gia đình hoặc polyp có kích thước lớn hơn 2cm có lông nhung rất dễ ác tính.
Dùng lâu dài thuốc ức chế thụ thể H2 histamin.
Nhóm máu A: Hay bị UTDD hơn các nhóm máu khác.
Yếu tố gia đình: Những người ở những gia đình có người bị ung thư thì có tỷ lệ bị ung thư dạ dày cao gấp 4 lần so với những người của các gia đình không có người bị ung thư.
Dấu hiệu cảnh báo
Đại tiện ra máu
Nếu bạn phát hiện có máu trong phân, đừng chỉ nghĩ là do táo bón hoặc bệnh trĩ, đây cũng có thể là một dấu hiệu cảnh báo ung thư dạ dày.
Mất cảm giác thèm ăn
Mặc dù mất cảm giác thèm ăn có thể là dấu hiệu của nhiều bệnh khác, song nếu tình trạng này xảy ra thường xuyên, nó cũng có thể là triệu chứng cảnh báo ung thư dạ dày.
Sụt cân không rõ nguyên nhân
Nếu bạn bỗng nhiên bị giảm cân nhanh chóng dù ăn uống lành mạnh thì hãy cảnh giác vì đây có thể là dấu hiệu của ung thư dạ dày.
Thường xuyên ợ nóng
Nếu tình trạng ợ nóng vẫn tiếp diễn dù bạn đã dùng các thuốc điều trị, bạn nên tới bác sĩ để kiểm tra vì đây cũng là một dấu hiệu cảnh báo ung thư dạ dày.
Chướng bụng
Một dấu hiệu nữa của ung thư dạ dày là hiện tượng đầy hơi và chướng bụng liên tục dù bạn có chế độ ăn lành mạnh.
Mẩn đỏ ở da
Nhiều bệnh nhân ung thư dạ dày bị mẩn đỏ ở các vùng da trên cơ thể, nguyên nhân có thể do mất cân bằng các enzyme tiêu hóa.
Mệt mỏi
Cuối cùng, mệt mỏi cũng có thể là một dấu hiệu của bệnh ung thư dạ dày. Tuy nhiên, dấu hiệu thường gặp này cũng có thể bị nhầm với các bệnh khác. Hãy tới gặp bác sĩ để kiểm tra nếu bạn thường xuyên thấy mệt mỏi.
Chẩn đoán
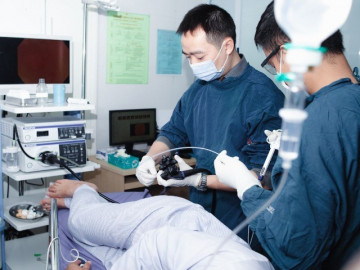
Để chẩn đoán UTDD thì nội soi dạ dày là phương pháp duy nhất và đồng thời cũng có giá trị nhất cùng với việc sinh thiết những tổn thương nghi ngờ hoặc sinh thiết theo hệ thống.
Nội soi ánh sáng thường: các phương tiện máy nội soi phổ biến ở nước ta hiện nay thì độ chính xác có thể đạt tới 90-96%. Các tổn thương trên nội soi có thể là: dạng polyp lồi lên hay là 1 bản phẳng bề mặt, thay đổi màu sắc niêm mạc, có lõm ở trung tâm, hoặc là tổn thương loét. Việc phát hiện những tổn thương nhỏ sẽ gặp rất nhiều khó khăn, thậm chí với những bác sỹ nội soi có kinh nghiệm. Do đó cần khảo sát toàn bộ dạ dày một cách cẩn thận, tỉ mỉ, và sinh thiết những vị trí nghi ngờ.
Phương pháp 1/4: đây là phương pháp được đánh giá cao nhất trong nội soi dạ dày. Với mỗi vùng của dạ dày đòi hỏi các bác sỹ nội soi quan sát và chụp ảnh theo phương pháp 1/4: chia vi trường nội soi làm 4 và mỗi lần chụp ảnh thì chỉ tập trung vào chụp và quan sát 1/4 vi trường mà thôi.
Nếu có dấu hiệu của loét dạ dày, vị trí và số lượng mảnh sinh thiết vô cùng quan trọng, càng sinh thiết nhiều mảnh thì khả năng bắt được tổn thương ung thư càng cao, nhưng thực sự thì vẫn không có sự đồng thuận về số lượng mảnh sinh thiết.
Với tổn thương loét dạ dày đã sinh thiết không bắt được tế bào ung thư thì vai trò hàng đầu là theo dõi qua nội soi, số lượng mảnh sinh thiết và thời gian phụ thuộc vào đặc điểm của tổn thương loét đó, đặc điểm bệnh nhân.
Các phương pháp nội soi khác: nội soi có dải ánh sáng hẹp có hoặc không có phóng đại, nội soi nhuộm màu, nội soi huỳnh quang.
Các phương pháp này bổ sung cho phương pháp nội soi thông thường, làm tăng mức độ chính xác của chẩn đoán, nhưng kết quả cuối cùng của chẩn đoán ung thư dạ dày giai đoạn sớm vẫn phải dựa vào sinh thiết làm mô bệnh học.
Đối tượng dễ mắc
Người nhiễm vi khuẩn H.P
Vi khuẩn H.P (Helicobacter pylori) sống trong dạ dày, dưới lớp nhầy niêm mạc dạ dày, sát cạnh các tế bào biểu mô, không xâm nhập các mô. H.P sống được trong môi trường axit ở dạ dày vì nó đòi hỏi ôxy ở mức độ rất thấp và sản xuất ra nhiều urease, urease sẽ chuyển ure thành amoniac làm cho môi trường sinh sống của HP trở thành kiềm. Ngoài ra HP còn sản xuất ra catalase, protease, ngoại độc tố, các chất này gây bệnh cho niêm mạc dạ dày, làm tổn thương niêm mạc dạ dày, gây viêm dạ dày hoặc loét dạ dày tá tràng. Ở một số người nếu vi khuẩn ở trong dạ dày thời gian dài nhiều năm có thể gây ung thư dạ dày. Khoảng 65 - 80% số trường hợp ung thư dạ dày có liên quan đến vi khuẩn này.
Vi khuẩn H.P còn tồn tại trong mảng bám thức ăn quanh răng, nước bọt, có thể lây từ người này qua người khác do ăn uống chung. Do vậy việc đảm bảo vệ sinh như ăn uống thức ăn chín sẽ giúp làm giảm lây nhiễm. Khi có biểu hiện bệnh lý dạ dày như: buồn nôn, nôn, chán ăn, đau bụng,… cần đến cơ sở y tế chuyên khoa tiêu hóa để khám và xét nghiệm tìm nguyên nhân gây bệnh. Nếu trong gia đình có người đã bị viêm loét dạ dày hoặc ung thư dạ dày cần khám, xét nghiệm và điều trị sớm nếu nhiễm H.P.
Người nghiện thuốc lá
Hút thuốc lá làm tăng nguy cơ ung thư dạ dày lên tới 40%, thậm chí tới 82% ở người nghiện thuốc nặng so với người không hút thuốc lá. Một số nghiên cứu cũng cho thấy tỷ lệ cao bị ung thư dạ dày xảy ra ở những người nghiện rượu.
Ăn mặn, ăn quá nhiều thực phẩm chế biến sẵn
Chế độ ăn cũng được cho là yếu tố nguy cơ của ung thư dạ dày như ăn quá mặn, ăn nhiều thực phẩm hun khói, các loại thịt đỏ, thịt đã qua nhiều công đoạn chế biến, rau quả ngâm dấm. Các chất nitrates, nitrites có trong thịt đã chế biến cũng có thể được một số loài vi khuẩn, trong đó có H.P chuyển đổi thành những phức hợp có thể gây ung thư dạ dày. Ăn phải thực phẩm có nhiễm chất afltoxin từ nấm làm tăng nguy cơ ung thư dạ dày.
Gia đình có người mắc ung thư dạ dày
Khoảng 10% số ca ung thư dạ dày có tính chất gia đình hay có liên quan đến gen. Cụ thể, nếu trong gia đình, bố mẹ hay anh chị em ruột bị ung thư dạ dày thì nguy cơ của người đó sẽ cao hơn. Do đó, những đối tượng này cần phải chú ý khám định kỳ.
Người béo phì
Béo phì cũng là một yếu tố nguy cơ của ung thư dạ dày do hiện tượng trào ngược dạ dày - thực quản hay xảy ra ở những người quá thừa cân. Trào ngược dạ dày - thực quản gây ra một tình trạng viêm mạn tính và có thể khiến cho ung thư dạ dày xuất hiện. Mặc dù vẫn chưa rõ ràng về mặt cơ chế bệnh sinh nhưng một số thống kê đã cho thấy người béo phì có tỷ lệ ung thư dạ dày cao gấp 2 lần người không bị béo phì.
Phương pháp điều trị
Trong điều trị UTDD, nguyên tắc là cần loại bỏ hoàn toàn khối u, kết hợp xạ trị liệu và hóa trị liệu hạn chế sự phát triển của khối u kết hợp điều trị triệu chứng, biến chứng và nâng đỡ cơ thể, cải thiện chất lượng cuộc sống.
Điều trị loại bỏ hoàn toàn khối u
Cắt dạ dày: Ở giai đoạn sớm, nếu tổ chức ung thư vẫn còn giới hạn ở niêm mạc (giai đoạn T1, N0, M0), có thể cắt bỏ đám tổ chức ung thư qua nội soi. Nếu khối u ở giai đoạn T1 hoặc T2, N0 hoặc N1, M0, cắt bán phần dạ dày, nối dạ dày - hỗng tràng. Trong giai đoạn muộn, nếu ung thư dạ dày ở hang vị và đoạn dưới thân vị thì cần cắt 3/4 hoặc 4/5 dạ dày, nối dạ dày - hỗng tràng kết hợp với nạo bỏ hạch di căn. Nếu ung thư dạ dày tâm vị và đoạn trên thân vị thì tốt nhất là cắt toàn bộ dạ dày. Người ta thấy rằng cắt toàn phần có lợi hơn là cắt bán phần hoặc chỉ cắt ở cực trên, bởi lẽ, phương pháp này cho phép nạo bỏ được toàn bộ tổ chức hạch di căn và do vậy, về lâu dài, tỷ lệ tái phát thấp hơn.
Xạ trị và hóa trị liệu: Điều trị tia xạ làm giảm được tỷ lệ tái phát tại chỗ ở bệnh nhân đã phẫu thuật. Trong trường hợp bệnh ở giai đoạn muộn, phối hợp 5 Fluorouracil với điều trị xạ có tác dụng làm giảm thể bệnh u và kéo dài thời gian sống thêm so với xạ trị đơn thuần. Về thuốc dùng và liều lượng cũng như thời gian điều trị cần dựa vào toàn trạng của từng người bệnh.
Điều trị triệu chứng, nâng đỡ cơ thể
Phần lớn bệnh nhân cần tái lập lại sự cân bằng về dinh dưỡng. Nếu đau cần căn cứ theo mức độ mà có thể cho thuốc giảm đau từ nhóm paracetamol đến nhóm giảm đau ma túy như morphin hoặc dolargan.
Theo dõi sau điều trị: Bệnh nhân ung thư dạ dày sau phẫu thuật cần phải khám định kỳ 3 tháng 1 lần trong 3 năm đầu, sau đó 6 tháng 1 lần trong 2 năm tiếp theo và 1 năm 1 lần trong những năm sau. Mỗi năm, cần kiểm tra công thức máu, chức năng gan, chụp tim phổi và nội soi dạ dày, nhất là khi có các triệu chứng mới.
Điều trị đích ung thư dạ dày: Dựa trên các phát hiện về sự khuếch đại gen gây ung thư HER2 và sự thể hiện quá mức của protein thụ thể HER2 như là bệnh sinh của ung thư dạ dày, một kháng thể đơn dòng nguồn gốc người trực tiếp chống lại thụ thể HER2 (humanized monoclonal antibody directed against the HER2 receptor) là trastuzumab - một thuốc điều trị đích ung thư dạ dày đầu tiên - được đánh giá trong nghiên cứu giai đoạn III là có hiệu quả điều trị đích cho ung thư dạ dày thể tuyến (gastric adenocarcinoma) và ung thư dạ dày thực quản thể tuyến (gastroesophageal junction GEJ) có HER2 (+) tính. Trong một thử nghiệm lâm sàng, việc kết hợp giữa trastuzumab và hóa trị liệu đã cải thiện đáng kể thời gian sống của bệnh nhân so với hóa trị liệu một mình.
Phòng tránh
Duy trì chế độ sinh hoạt, dinh dưỡng hợp lý, ăn các thức ăn chứa nhiều vitamin A, B, E. hạn chế ăn đồ ăn mặn vì chúng chứa nhiều nitrit và amin thứ cấp khi vào dạ dày sẽ kết hợp thành chất độc nguy cơ gây ung thư.
- Hạn chế ăn đồ hun khói, nướng, chiên: Qua chế biến các thức ăn này chứa rất nhiều chất độc gây ung thư.
- Từ bỏ thói quen hút thuốc lá, uống rượu bia, chất kích thích: Sử dụng những chất này sẽ gây ra nhiều bệnh ung thư không chỉ riêng ung thư dạ dày.
- Có chế độ nghỉ ngơi, luyện tập thể dục thể thao hợp lý, điều độ.
Quan trọng nhất là tầm soát ung thư dạ dày để bảo vệ sức khỏe. Nếu được phát hiện sớm, căn bệnh này hoàn toàn có thể kiểm soát tốt, chất lượng điều trị hiệu quả rất cao.